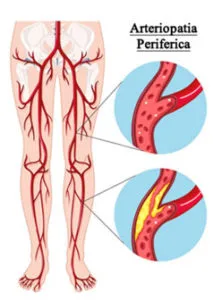
L’Arteriopatia Obliterante Periferica (AOAI) degli arti inferiori è una condizione causata dall’aterosclerosi, in cui si verifica l’accumulo di lipidi e tessuto fibroso nelle pareti delle arterie. Questa patologia interessa le arterie che irrorano gli arti inferiori, portando alla riduzione del calibro e, in molti casi, alla occlusione dei vasi a valle delle arterie renali. L’AOAI può manifestarsi in forma acuta o cronica ed è spesso associata a arteriosclerosi avanzata. La diagnosi e il trattamento precoce sono fondamentali per prevenire complicazioni gravi.
Arteriopatia Periferica
La radiologia interventistica per l'Arteriopatia Obliterante Periferica (AOAI) degli arti inferiori utilizza tecniche mini-invasive come l'angioplastica e l'inserimento di stent per ripristinare il flusso sanguigno, riducendo così il rischio di amputazioni. Questo approccio avanzato permette di trattare le occlusioni arteriose con minori rischi e tempi di recupero più brevi rispetto alla chirurgia tradizionale.
-
Arteriopatia Obliterante Periferica: Cos’è, Sintomi
I sintomi dell’Arteriopatia Obliterante Periferica (AOP) variano in base al grado di ostruzione e alla sede dell’arteria interessata. Uno dei segnali più comuni è la claudicatio intermittens (zoppia intermittente), caratterizzata da dolore a gambe e polpacci durante la deambulazione, che si attenua con il riposo.
Questa condizione è nota anche come “sindrome della vetrina”, poiché chi ne soffre è costretto a fermarsi frequentemente mentre cammina, simulando l’interesse per le vetrine dei negozi a causa del dolore.
I principali sintomi dell’AOP includono:
- Dolore alle gambe (soprattutto ai polpacci, ma può estendersi a cosce, caviglie, glutei e zona lombare) durante la camminata.
- Crampi muscolari durante lo sforzo, che scompaiono con il riposo.
- Sensazione di freddo o intorpidimento agli arti inferiori.
- Pelle pallida o bluastra nelle aree colpite, segno di scarso apporto sanguigno.
- Ferite che guariscono lentamente o ulcere nei casi più avanzati.
Progressione dei sintomi dell’Arteriopatia Periferica
Se non trattata, l’AOP può peggiorare, riducendo il flusso sanguigno fino a causare dolore a riposo, ulcere e, nei casi più gravi, gangrena. La classificazione di Leriche-Fontaine suddivide la patologia in quattro stadi:
- Stadio I: Asintomatico o con sintomi lievi dopo sforzi intensi.
- Stadio II: Dolore durante la camminata (lieve se oltre i 200 m, grave se entro i 30 m).
- Stadio III: Dolore persistente anche a riposo.
- Stadio IV: Lesioni gravi come ulcere, necrosi o gangrena.
Riconoscere tempestivamente i sintomi dell’arteriopatia obliterante periferica è fondamentale per intervenire con trattamenti mirati, come la Radiologia Interventistica, che può ripristinare il flusso sanguigno con tecniche mini-invasive.
Localizzazione del Dolore nell’AOP La sede del dolore aiuta a individuare l’arteria o il segmento ostruito: Dolore al piede: ostruzione dell’arteria femorale superficiale lungo la tibia Dolore alla coscia: ostruzione del tratto ileo-femorale (zona del bacino) Dolore al polpaccio: ostruzione dell’arteria femorale superficiale Dolore al fianco o alla natica: ostruzione dell’aorta inferiore o dei tratti iliaci
L’AOP (Arteriopatia Obliterante Periferica) è causata dall’accumulo di placche aterosclerotiche che ostruiscono parzialmente o completamente le arterie delle gambe, compromettendo la circolazione del sangue.
Principali fattori di rischio dell’aterosclerosi
L’aterosclerosi è il principale responsabile dell’AOP e può essere favorita da diversi fattori di rischio:
- Predisposizione genetica
- Ipertensione arteriosa (pressione alta)
- Colesterolo alto e dislipidemia
- Fumo di sigaretta
- Diabete mellito
Questi elementi contribuiscono al danneggiamento delle pareti arteriose e all’accumulo di placche aterosclerotiche, che riducono il flusso sanguigno.
Le placche possono:
- Crescere lentamente, causando una riduzione cronica del calibro del vaso.
- Rompersi improvvisamente, portando a un’occlusione acuta (trombosi).
- Distaccarsi parzialmente, provocando un’embolia in vasi più piccoli.
Chi è più a rischio di sviluppare l’AOP?
Alcune categorie di persone presentano un rischio maggiore di sviluppare l’Arteriopatia Obliterante Periferica, in particolare:
- Persone con età superiore ai 70 anni.
- Persone tra i 50 e i 69 anni con storia di fumo o diabete.
- Individui sotto i 50 anni con diabete e almeno un altro fattore di rischio (fumo, dislipidemia o ipertensione).
- Persone con anomalie nei polsi arteriosi periferici riscontrate durante l’esame clinico.
- Chi presenta sintomi tipici di claudicatio intermittens (dolore alle gambe durante l’esercizio) o ischemia a riposo.
- Pazienti con aterosclerosi nota a livello di arterie coronarie, carotidi o renali.
Prevalenza dell’AOP nella popolazione
Si stima che circa il 10% delle persone con età superiore ai 55 anni soffra di malattia delle arterie periferiche. La diagnosi precoce e la gestione dei fattori di rischio sono fondamentali per prevenire complicanze gravi come ulcere ischemiche e amputazioni.
-
Fibromi Uterini: Cos’è, Sintomi e Diagnosi
La diagnosi dell’Arteriopatia Obliterante Periferica (AOP) si basa su un’accurata valutazione clinica e su esami strumentali specifici che permettono di identificare il grado di ostruzione arteriosa e pianificare eventuali trattamenti.
Anamnesi e Esame Obiettivo
Il primo passo nella diagnosi consiste nella raccolta dell’anamnesi (la storia clinica del paziente) e nella descrizione dettagliata dei sintomi.
Un parametro fondamentale è l’indice caviglia/braccio (ABI), che si ottiene misurando la pressione arteriosa alla caviglia e confrontandola con quella del braccio. Un valore di ABI ≤ 0.9 indica la presenza di arteriopatia periferica, poiché in questa condizione la pressione sanguigna nella caviglia risulta ridotta rispetto al braccio.
Se l’indice risulta normale ma il paziente presenta sintomi sospetti, la misurazione viene ripetuta dopo un esercizio fisico per individuare eventuali alterazioni non evidenti a riposo.
Esami Strumentali per la Diagnosi di Arteriopatia Periferica
- Eco-color-doppler: È l’esame di primo livello più utilizzato per la diagnosi e lo screening, soprattutto nei pazienti a rischio come i diabetici. Permette di valutare il flusso sanguigno e identificare la presenza di stenosi o ostruzioni arteriose.
- Tomografia Computerizzata (TC) e Risonanza Magnetica (RM): Forniscono un’analisi più dettagliata delle arterie, comprese quelle difficilmente esplorabili con l’ecografia, come le arterie iliache. Questi esami sono spesso impiegati in vista di un possibile trattamento.
Angiografia: Il Gold Standard per la Diagnosi
L’angiografia è l’esame di riferimento per una diagnosi precisa dell’AOP, ma viene eseguita principalmente quando è previsto un trattamento endovascolare, come:
- Angioplastica: Procedura mini-invasiva per dilatare le arterie ristrette.
- Posizionamento di stent: Inserimento di una struttura metallica per mantenere aperta l’arteria.
Un’accurata diagnosi precoce dell’Arteriopatia Obliterante Periferica è essenziale per prevenire la progressione della malattia e pianificare interventi efficaci, come quelli offerti dalla Radiologia Interventistica, che consente di ripristinare il flusso sanguigno con tecniche avanzate e minimamente invasive.
Correzione dello Stile di Vita
Il primo passo nel trattamento dell’Arteriopatia Obliterante Periferica (AOAI) è modificare lo stile di vita per prevenire la progressione dell’aterosclerosi. Le principali modifiche includono l’interruzione del fumo, un regolare programma di esercizio fisico, una dieta equilibrata e il controllo dei livelli di glicemia, colesterolo e pressione arteriosa.
Terapia Farmacologica
In caso di AOAI sintomatica, i farmaci anti-trombotici sono essenziali. Nei pazienti con patologia aterosclerotica, è indicato l’uso di statine per ridurre i livelli di colesterolo. Se il paziente soffre anche di diabete o ipertensione, è necessario un trattamento con farmaci ipoglicemizzanti e antiipertensivi per gestire i fattori di rischio.
Terapia Chirurgica
In alcuni casi, i trattamenti chirurgici per l’AOP comprendono bypass arteriosi, aterectomia (rimozione della placca arteriosa) e, nei casi più gravi, amputazione degli arti compromessi.
Trattamento Endovascolare
Il trattamento endovascolare, che include angioplastica e stenting, è una procedura minimamente invasiva efficace per trattare l’AOP. Durante l’angioplastica, un palloncino viene gonfiato all’interno della parte ristretta dell’arteria per aumentarne il diametro, ripristinando il flusso sanguigno. Lo stenting prevede il posizionamento di una maglia metallica nell’arteria per mantenerla aperta, impedendo future ostruzioni. Queste tecniche riducono il rischio di complicazioni e accelerano il recupero.
Trattamento di Radiologia Interventistica Endovascolare
Le procedure di radiologia interventistica per l’AOP vengono eseguite in una sala angiografica con anestesia locale e sedo-analgesia. Il radiologo interventista accede alle arterie attraverso una piccola puntura all’inguine, guidato da raggi X e mezzo di contrasto iodato (angiografia). La fluoroscopia consente al medico di individuare le stenosi e di eseguire angioplastica e stenting in modo mirato, ripristinando il flusso sanguigno. Dopo la procedura, viene applicata una medicazione compressiva e il paziente viene monitorato in ospedale per una notte.Questi trattamenti avanzati sono cruciali per la gestione dell’Arteriopatia Obliterante Periferica (AOAI), migliorando la qualità della vita del paziente e prevenendo complicazioni gravi come l’amputazione.
