L’ipertensione portale di per sé non sempre causa sintomi evidenti nelle fasi iniziali, ma può portare a complicazioni gravi che, invece, si manifestano con segni clinici caratteristici. Quando la pressione nella vena porta aumenta, le conseguenze colpiscono vari organi, portando a una serie di disturbi che richiedono un’attenzione medica tempestiva.
1. Ascite (accumulo di liquido nell’addome)
Uno dei principali segni dell’ipertensione portale è l’ascite, ossia l’accumulo anomalo di liquido nell’addome. Questo provoca una distensione addominale che può essere evidente a occhio nudo e può variare in intensità. Nei casi più gravi, l’addome si gonfia notevolmente, creando una sensazione di tensione e talvolta di dolore. La distensione può anche causare difficoltà respiratorie, in quanto il volume di liquido accumulato esercita una pressione sugli organi interni, come il diaframma, limitando la capacità polmonare.
2. Splenomegalia (ingrossamento della milza)
Un altro sintomo frequente è l’ingrossamento della milza (splenomegalia), che può portare a un leggero malessere nella parte superiore sinistra dell’addome. La milza può diventare dolorante e può essere percepita come un rigonfiamento sotto le costole. In alcuni casi, l’ingrossamento della milza può provocare una sensazione di sazietà precoce o difficoltà a mangiare normalmente.
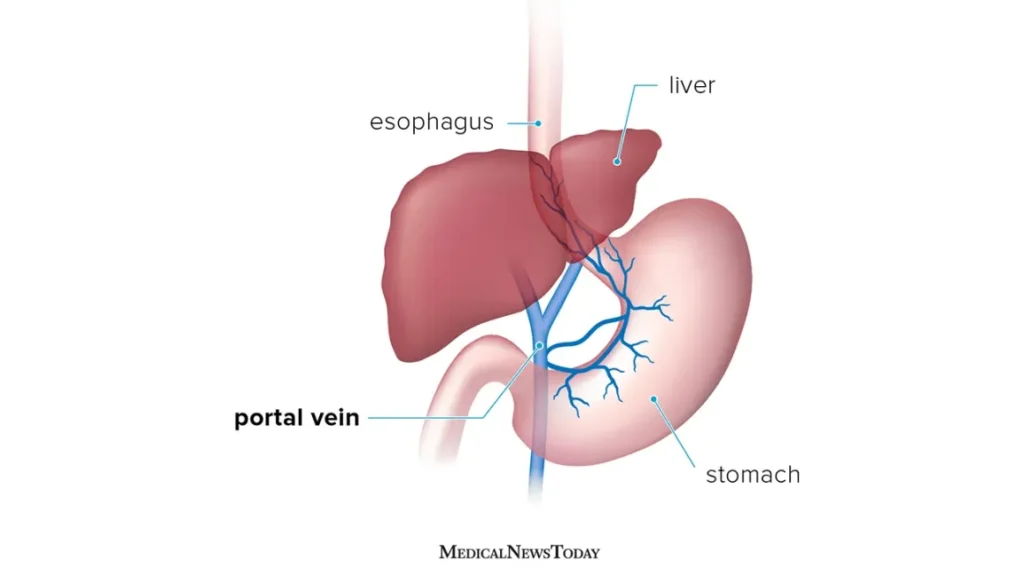
3. Sanguinamento da vene varicose esofagee e gastriche
Uno degli aspetti più gravi dell’ipertensione portale è il sanguinamento dalle vene varicose, che si sviluppano principalmente nell’esofago e nello stomaco. Queste vene, a causa dell’aumento della pressione, si dilatano e diventano molto fragili, predisponendole al sanguinamento. Il sanguinamento può essere:
- Vomito di sangue: il sangue che fuoriesce può apparire rosso vivo o di colore scuro, simile ai fondi di caffè, se il sangue è stato parzialmente digerito.
- Feci scure e catramose: le feci diventano nere e maleodoranti (melena), indicando la presenza di sangue digerito.
- Sanguinamento rettale: più raramente, le vene varicose possono svilupparsi anche a livello rettale, causando la presenza di sangue rosso vivo nelle feci.
Il sanguinamento grave da queste vene è una delle complicazioni più pericolose dell’ipertensione portale, in quanto può portare rapidamente alla disidratazione, shock e, in alcuni casi, alla morte del paziente, se non trattato adeguatamente.
4. Vasi collaterali visibili sulla pelle
In alcuni pazienti, l’ipertensione portale può causare la formazione di vasi sanguigni collaterali che diventano visibili sotto la pelle, specialmente nella zona dell’addome. Questi vasi, che si formano per cercare un modo alternativo di drenare il sangue in caso di ostruzione, possono apparire come vene dilatate o punte di ragno sulla superficie della pelle. La loro presenza è un segno evidente che la pressione nel sistema portale è elevata e che il fegato potrebbe non funzionare correttamente.
5. Encefalopatia epatica (alterazione dello stato mentale)
Quando il fegato non riesce a filtrare adeguatamente le tossine dal sangue, sostanze normalmente eliminate, come ammoniaca, possono accumularsi nel flusso sanguigno e raggiungere il cervello. Ciò può causare una condizione nota come encefalopatia epatica, che si manifesta con sintomi neurologici come:
- Confusione mentale: il paziente può avere difficoltà a concentrarsi, pensare chiaramente o prendere decisioni.
- Sonnolenza e stanchezza: la sensazione di sonnolenza è comune e può progredire fino a una forma più grave di letargia.
- Coma: nei casi estremi, l’encefalopatia epatica può evolvere in un coma epatico, che richiede un trattamento immediato e un monitoraggio intensivo.
6. Sintomi di insufficienza epatica
Poiché l’ipertensione portale è spesso associata a gravi danni epatici, molti pazienti possono presentare anche segni di insufficienza epatica, come:
- Facile sanguinamento e lividi: un fegato compromesso non è in grado di produrre quantità sufficienti di proteine, come albumina e fattori di coagulazione, portando a una ridotta capacità di fermare il sanguinamento.
- Ittero: l’incapacità del fegato di elaborare la bilirubina provoca un accumulo di questa sostanza nel sangue, dando alla pelle e agli occhi un colore giallo.
- Edemi: accumulo di liquidi negli arti inferiori, causato dalla scarsa produzione di proteine che regola il bilancio dei liquidi nel corpo.
Conclusioni
L’ipertensione portale, sebbene non mostri sintomi diretti nelle fasi iniziali, può portare a una serie di complicazioni gravi che compromettono gravemente la salute del paziente. È fondamentale diagnosticare precocemente le cause sottostanti e monitorare i segni e i sintomi legati a questa condizione per prevenire complicazioni come il sanguinamento massivo, l’encefalopatia epatica e l’insufficienza epatica. La gestione tempestiva e il trattamento adeguato possono migliorare significativamente la qualità della vita del paziente e ridurre i rischi di complicazioni fatali.