L’ischemia intestinale acuta è una condizione grave in cui viene interrotto il flusso sanguigno verso l’intestino, provocando una mancanza di ossigeno e nutrimenti essenziali per i tessuti intestinali. Questa interruzione del flusso sanguigno può essere causata da diversi fattori, tra cui un’embolia (blocco di un vaso sanguigno causato da un coagulo che si sposta), una trombosi (formazione di un coagulo sanguigno che ostruisce una vena o un’arteria), o una condizione di basso flusso sanguigno. L’ischemia intestinale acuta porta alla liberazione di mediatori chimici che causano infiammazione, danno tissutale e, nei casi più gravi, può evolvere in infarto intestinale, una morte del tessuto intestinale dovuta alla mancanza di ossigeno.
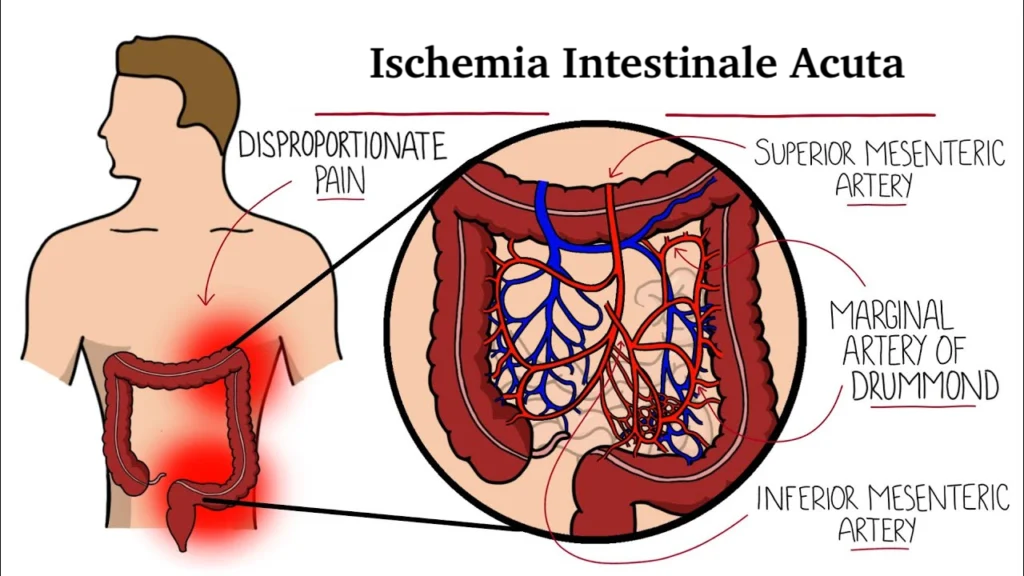
Anatomia della Vascolarizzazione Intestinale
Tre vasi principali si occupano di vascolarizzare gli organi addominali e l’intestino:
- Tronco celiaco: irrora l’esofago, lo stomaco, il duodeno prossimale, il fegato, la colecisti, il pancreas e la milza.
- Arteria mesenterica superiore: irrora il duodeno distale, il digiuno, l’ileo e il colon fino alla flessura splenica.
- Arteria mesenterica inferiore: irrora il colon discendente, il sigma e il retto.
Ischemia Mesenterica Acuta vs Colite Ischemica
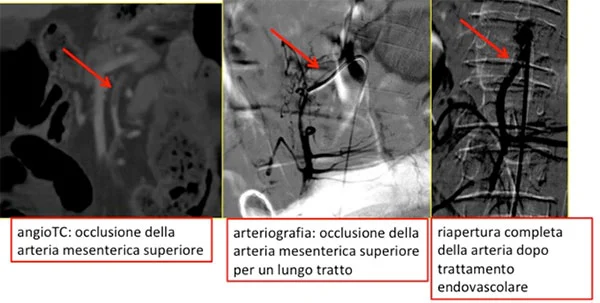
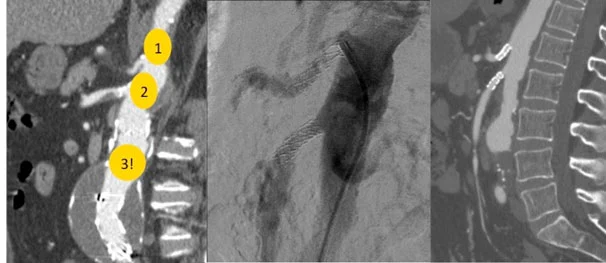
L’ischemia mesenterica acuta è una condizione grave in cui il flusso sanguigno verso l’intestino viene drasticamente ridotto o interrotto. Al contrario, la colite ischemica è una condizione meno grave che interessa principalmente i piccoli vasi sanguigni e colpisce la mucosa intestinale, provocando necrosi (distruzione del tessuto) e sanguinamento. La colite ischemica è generalmente limitata alle mucose e non interessa i strati più profondi dell’intestino.
Un aspetto importante dell’ischemia intestinale acuta è la presenza di circoli collaterali, che sono abbondanti nello stomaco, nel duodeno e nel retto. Queste aree hanno una protezione naturale contro l’ischemia, poiché i vasi collaterali permettono un flusso alternativo di sangue, riducendo così il rischio di ischemia. Tuttavia, la flessura splenica – la zona di passaggio tra l’arteria mesenterica superiore e l’arteria mesenterica inferiore – è particolarmente vulnerabile all’ischemia, rappresentando uno dei punti più a rischio per l’interruzione del flusso sanguigno.