Cifoplastica
Introduzione
Le fratture vertebrali da compressione rappresentano uno dei maggiori fattori invalidanti nella
popolazione anziana e in alcune patologie ematologiche e oncologiche.
Sono causa di dolore persistente, cifosi, difficoltà respiratorie, inappetenza, ridotta qualità
della vita, tutti fattori che combinati insieme alimentano una spirale negativa dalla quale il
paziente osteoporotico o oncologico difficilmente si risolleva. Il risultato finale di questa
spirale negativa è una mortalità incrementata di circa il 25%, come dimostrato in alcuni studi
clinici recenti.
Vi sono circa 450.000 fratture osteoporotiche all’anno in Europa, (circa 40.000 in Italia),
confrontate con le 160.000 fratture di anca e le 150.000 fratture di polso.
Il trattamento classico della frattura da compressione vertebrale prevede immobilizzazione del
paziente per diverse settimane ed eventuale corsetto/busto. I risultati di questo trattamento
sono scadenti, appesantiscono una eventuale osteoporosi, data l’immobilizzazione, e non
correggono la cifosi, lasciando quindi scoperte le conseguenze secondarie della frattura,
dovute alla alterazione della biomeccanica della colonna vertebrale.
Recentemente è a disposizione un procedimento minimamente invasivo per il trattamento delle
fratture vertebrali denominato Cifoplastica con Palloncino.
Ciftoplastica
La “cifoplastica percutanea” si presenta come una evoluzione della vertebroplastica.
Lo scopo dell’intervento è di ridurre e stabilizzare la frattura, ripristinare l’altezza del corpo vertebrale e correggere la deformità. Anche questa procedura è specifica per le fratture dolorose da compressione vertebrale e offre un’alternativa valida alle terapie convenzionali. La cifoplastica è un intervento minimamente invasivo per pazienti con una o più fratture causate da osteoporosi (primaria e secondaria) o lesioni.
Indicazioni Cliniche per la Cifoplastica
- Osteoporosi severa dolorosa con depressione o frattura da carico della vertebra, in fase recente e/o sintomatica.
- Tumori vertebrali dolorosi, come metastasi o mieloma, che aumentano il rischio di frattura vertebrale.
- Angioma vertebrale sintomatico.
Controindicazioni per la Cifoplastica
Assolute:
- Osteomielite nella vertebra interessata da frattura.
- Coagulopatia non correggibile (se il paziente assume anticoagulanti, è necessario sospendere il trattamento qualche giorno prima dell’intervento).
- Allergia ai componenti utilizzati nel trattamento.
- Infezioni sistemiche o locali (ad esempio, spondilodiscite).
Controindicazioni Precauzionali:
Precauzionali:
- Dolore radicolare o radiculopatia causata da una sindrome compressiva non correlata alla frattura vertebrale.
- Frammento dislocato posteriormente con compromissione > 30-40% del canale vertebrale.
- Tumore esteso all’interno dello spazio epidurale.
- Compressione severa del corpo vertebrale (vertebra piatta).
- Profilassi senza evidenza di frattura acuta.
La frattura traumatica acuta non è considerata una controindicazione per la cifoplastica, a condizione di adottare accorgimenti specifici, come l’uso di un preparato biologico anziché metilmetacrilato nei pazienti in fase di crescita ossea.
Diagnosi
E’ sempre necessaria una attenta correlazione tra esami strumentali radiologici e clinica per determinare l’eziologia e il livello del dolore. Il reperto radiografico e di Risonanza Magnetica, quest’ultima utile nel valutare l’edema del corpo vertebrale. La Risonanza Magnetica con sequenze STIR è la più indicata per valutare l’edema mentre può essere necessario eseguire un TAC mirata per confermare la presenza di fratture recenti nei pazienti con fratture multiple perduranti da lungo tempo. In assenza di RMN, è possibile utilizzare la TAC in unione con la scintigrafia. La conoscenza dell’età della frattura, (evento recente, in data nota, presenza di radiogrammi precedenti a breve distanza) è un fattore che potrebbe escludere la necessità della RMN.
Procedura
Per l’effettuazione della cifoplastica occorre una esperienza di esecuzione di interventi sotto
visione fluoroscopica e di procedure minimamente invasive e la disponibilità di una sala
Operatoria o una sala di Radiologia interventistica.
La procedura, che può essere effettuata sia in anestesia generale che locale, prevede due fasi
chirurgiche successive.
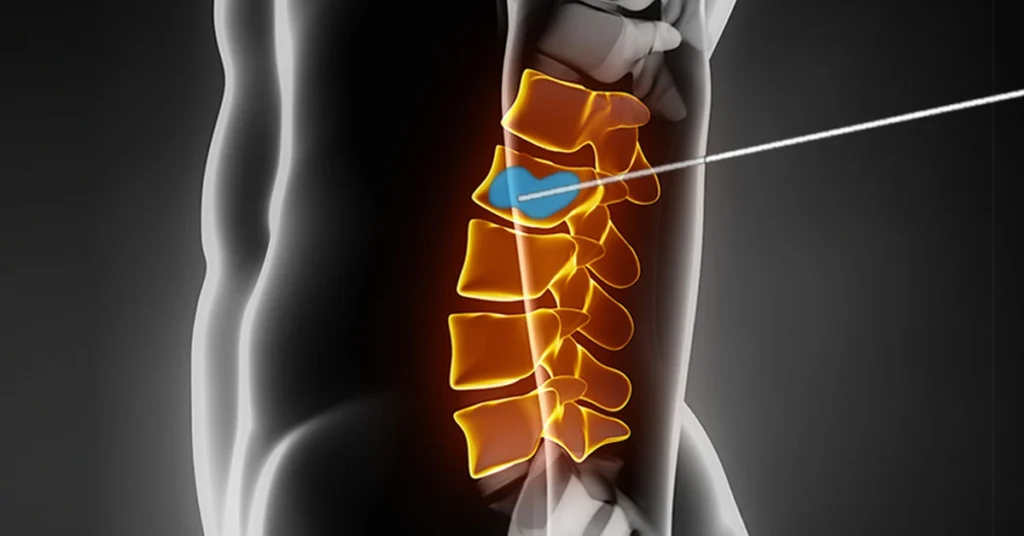
Nella prima fase, si raggiunge l’interno del corpo vertebrale per via transpeduncolare o
extrapeduncolare attraverso uno strumento d’accesso.
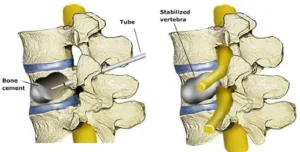
Successivamente si introducono attraverso i portali creati dei dispositivi di compressione
ossea gonfiabili, ovvero dei palloncini ortopedici non perforabili progettati per gonfiarsi nelle
ossa spugnose. Tali dispositivi possono essere osservati con una guida immagini a raggi X poiché
sono gonfiati con un mezzo di contrasto radiopaco.
L’iniezione di mezzo di contrasto fa aumentare il volume del palloncino. La forza di espansione
del palloncino compatta l’osso spugnoso e sposta l’osso corticale. Se l’osso sottoposto a
trattamento è solo parzialmente guarito o ha una parte lesionata, l’espansione del palloncino
incontrerà resistenza. La pressione che l’osso esercita sul palloncino è proporzionale alla sua
resistenza all’espansione del palloncino e può essere misurata con l’indicatore della siringa di
gonfiaggio.
Ottenuta la riduzione della frattura, attraverso il risollevamento del piatto vertebrale
crollato o la riespansione della vertebra, si procede alla cementazione attraverso
Polimetilmetacrilato ad alta viscosità, introdotto con appositi strumenti.
L’alta viscosità, la creazione della cavità, l’uso di strumenti di iniezione a bassa pressione
e la predeterminazione del volume di cemento da iniettare, possibile attraverso gli strumenti
a disposizione, rende il rischio di fughe importanti di cemento praticamente inesistente,
contrariamente a quello che succede per la vertebroplastica.
La maggior parte dei pazienti che hanno usufruito di tale terapia riferiscono una cospicua e
completa riduzione del dolore potendo così smettere di indossare il busto, ridurre o sospendere
l’assunzione di farmaci analgesici e migliorare così la qualità della vita.
I risultati clinici visibili sui pazienti includono:
- Immediata scomparsa del dolore
- Riacquisito veloce della mobilità
- Miglioramento della qualità della vita