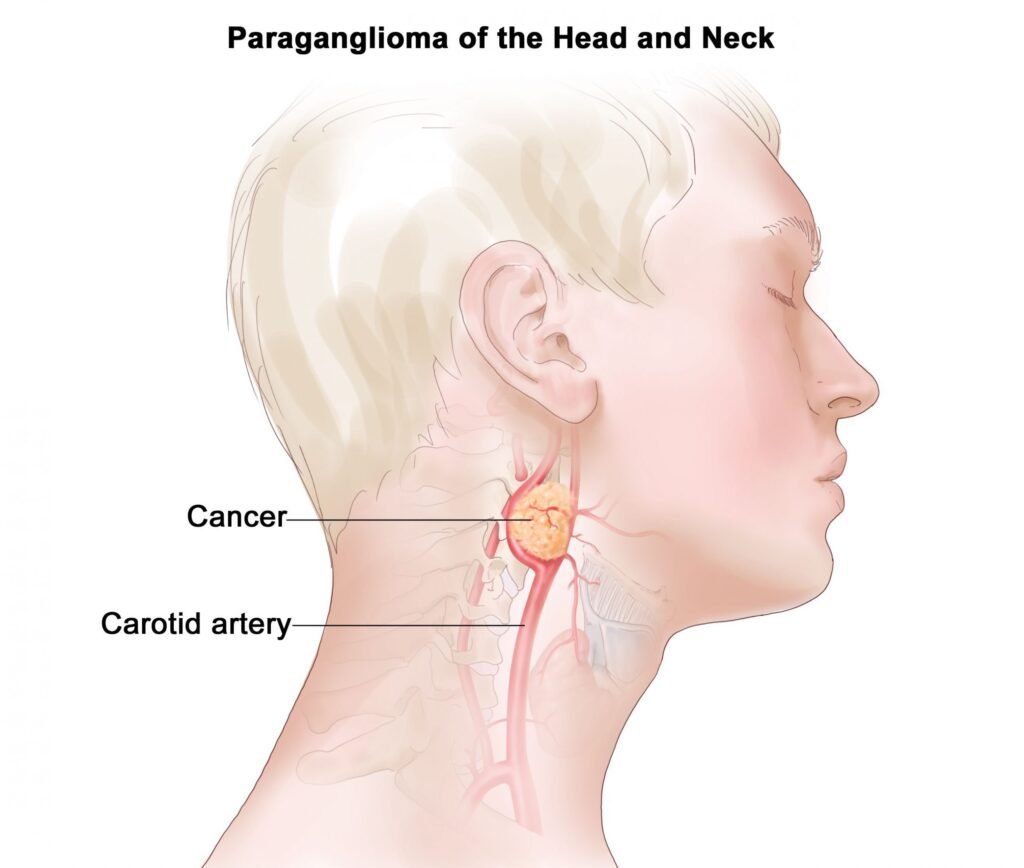
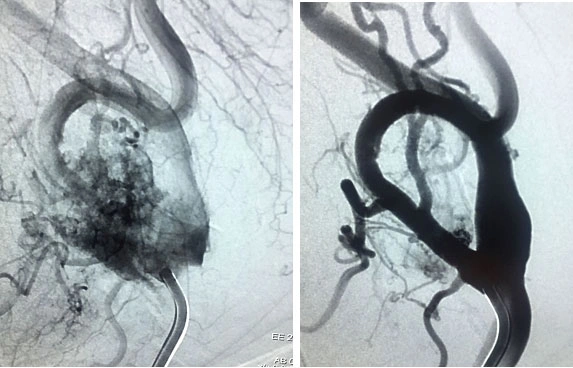
Il tumore del glomo carotideo è una neoplasia rara che si sviluppa nella biforcazione carotidea, una zona vitale per la circolazione sanguigna e la regolazione di diverse funzioni fisiologiche. Questo tipo di tumore è un paraganglioma, noto anche come chemodectoma, e origina da cellule che derivano da elementi mesodermici del terzo arco branchiale e da cellule ectodermiche della cresta neurale. Tali cellule si trovano anche a livello della vena giugulare, del nervo vago, dell’arco aortico e del sistema nervoso autonomo. Sebbene il tumore del glomo carotideo sia il più comune tra i paragangliomi, la sua incidenza rimane inferiore allo 0,5% di tutti i tumori, con circa 1 caso ogni 30.000 abitanti ogni anno.
Il glomo carotideo è una struttura che contiene terminazioni nervose che giocano un ruolo fondamentale nel controllo della respirazione, della frequenza cardiaca, del calibro dei vasi sanguigni e della contrattilità del cuore. I tumori che si sviluppano in questa area possono insorgere a qualsiasi età, ma la maggior parte dei pazienti si trova tra i 30 e i 40 anni. Le aree geografiche a grandi altitudini, come Bolivia e Messico, sono particolarmente colpite, poiché l’ipossia cronica stimola l’iperplasia delle cellule del glomo. Inoltre, i soggetti fumatori, con BPCO, cardiopatie croniche e altre condizioni che causano ipossia cronica, hanno un rischio maggiore di sviluppare questo tipo di tumore.
Caratteristiche del Tumore del Glomo Carotideo
La maggior parte dei tumori del glomo carotideo è benigna. La percentuale di malignità non supera il 25%, e in alcuni casi, è quasi nulla. Se le metastasi si verificano, esse sono generalmente regional e colpiscono raramente organi a distanza, con il polmone come sede più comune in caso di metastasi. I tumori del glomo carotideo possono presentarsi anche in formato familiare, con una predisposizione genetica. I geni coinvolti potrebbero essere localizzati sui cromosomi 5, 7 e 11. Inoltre, in una piccola percentuale di casi, il tumore può essere associato a altri paragangliomi o a sindromi poliendocrine, come il MEN di tipo II.
Rischi e Fattori Predisponenti
I fattori di rischio più significativi per lo sviluppo del tumore del glomo carotideo includono l’esposizione a ipossia cronica, come nei casi di alta quota, fumo e malattie respiratorie. Esiste anche una componente familiare in alcune persone, aumentando la probabilità di insorgenza in individui con una storia familiare di tumori glomici.
Il tumore del glomo carotideo è generalmente benigno e la diagnosi precoce permette di affrontarlo con trattamenti efficaci. Se sospetti di essere a rischio o hai sintomi sospetti, è fondamentale consultare un medico specialista per una valutazione adeguata e determinare il miglior piano di trattamento.