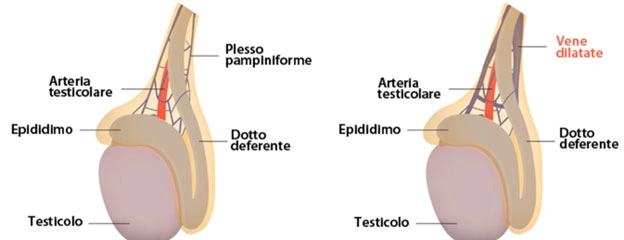
Il varicocele è una condizione caratterizzata dalla dilatazione delle vene del plesso pampiniforme, che circondano il testicolo. La descrizione di questa patologia risale al I secolo d.C., quando il medico Aulo Cornelio Celso, nella sua enciclopedia De Medicina, osservò che “le vene sono gonfie e attorcigliate sopra il testicolo, che diventa più piccolo del suo compagno a causa di un insufficiente nutrimento”.
I testicoli ricevono il sangue dall’arteria testicolare, che origina dall’aorta addominale. Il sangue ritorna verso il cuore attraverso una serie di piccole vene situate nello scroto, formando il plesso pampiniforme. La parte anteriore di questo plesso è particolarmente cospicua e drena il testicolo e la testa dell’epididimo. Essa è composta da 5-6 tronchi venosi che seguono l’arteria testicolare. La parte posteriore del plesso, che proviene principalmente dalla coda dell’epididimo, è costituita da 3-4 vene.
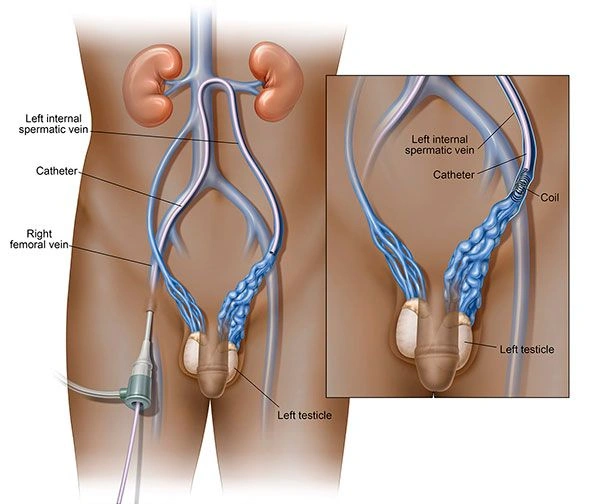
La parte anteriore del plesso pampiniforme confluisce nella vena spermatica interna, che a destra sbocca, ad angolo acuto, nella vena cava, mentre a sinistra sbocca, ad angolo retto, nella vena renale. La parte posteriore confluisce nella vena pudenda esterna, che a sua volta si unisce alla vena grande safena o alla vena femorale. Nei casi più rari, nel varicocele extra-funicolare, si può osservare l’ectasia della vena cremasterica (o spermatica esterna), che confluisce nella vena epigastrica inferiore o nella grande safena.
Classificazione del Varicocele
Il varicocele può essere classificato in base alla sua visibilità e alla sua manifestazione clinica:
- Varicocele subclinico: Non obiettivabile clinicamente, ma rilevabile solo tramite esami strumentali.
- Varicocele di I grado: Evidenziabile alla palpazione solo durante la manovra del Valsalva.
- Varicocele di II grado: Evidenziabile alla palpazione anche senza l’ausilio della manovra del Valsalva.
- Varicocele di III grado: Evidenziabile anche solo all’ispezione, senza necessità di palpazione.